Генетичен скрининг за онкологични заболявания
Генетичният скрининг на онкологичните заболявания е изследване на ДНК с цел откриване на наследствени мутации или генетични варианти, които повишават риска от развитие на рак. Този подход позволява ранно откриване на предразположени към рак индивиди, насочена профилактика и персонализирани стратегии за наблюдение и лечение.
Какво представлява генетичният скрининг за рак
- Генетичният скрининг търси мутации в гени, свързани с повишен риск от чести ракови заболявания като рак на гърдата, яйчниците, дебелото черво и други.
- Откриването на носители на такива мутации позволява ранно въвеждане на профилактични мерки, по-интензивно наблюдение и, при нужда, превантивно лечение.
- Скринингът може да се прилага както при хора с фамилна обремененост, така и на популационно ниво, за да се идентифицират лица с повишен риск, които иначе биха останали неоткрити.
Методи и технологии
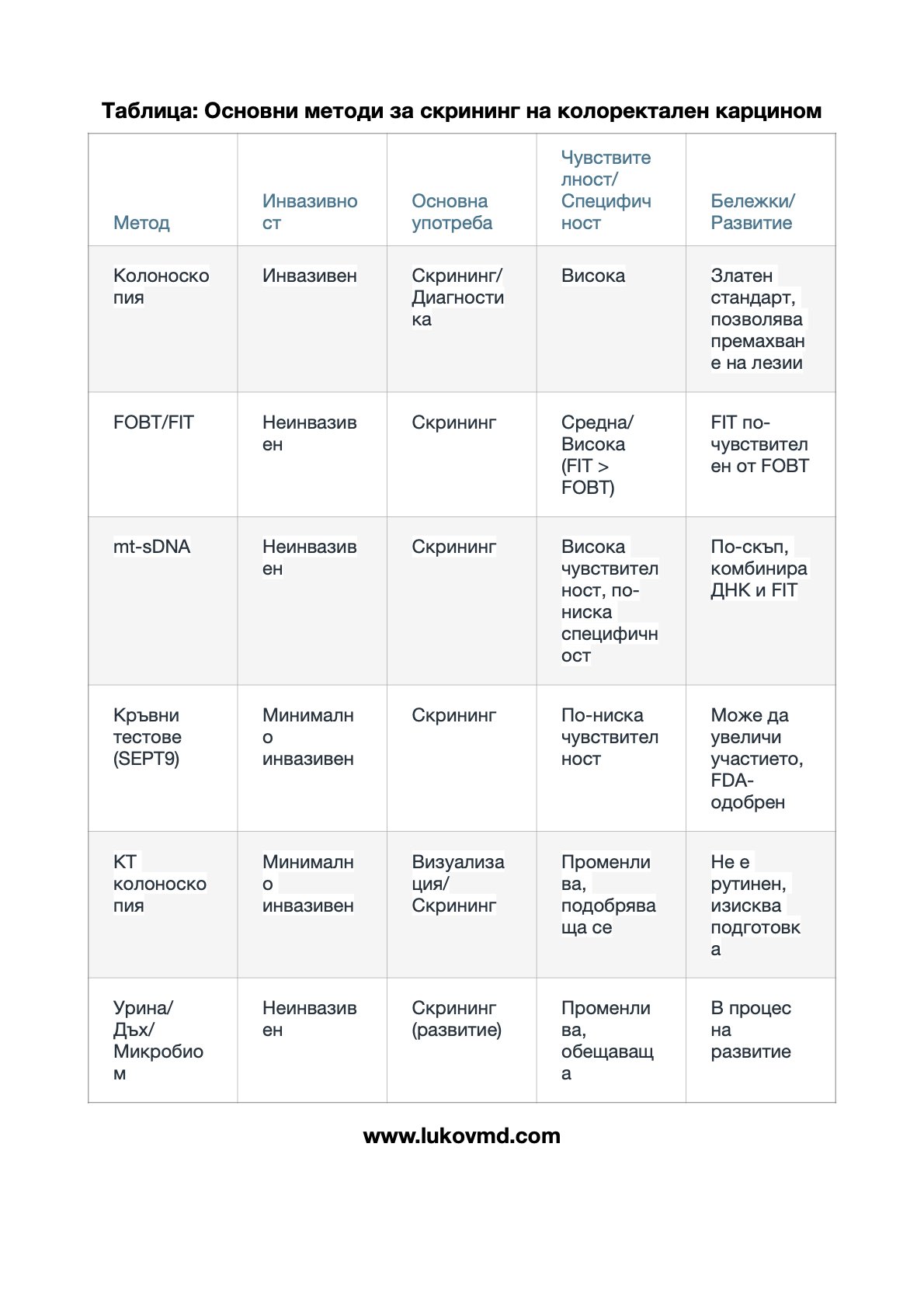
- Използват се съвременни генетични технологии като секвениране от ново поколение (NGS), панелни тестове за специфични гени и полигенни рискови оценки.
- При някои видове рак се използват неинвазивни молекулярно-генетични методи, които анализират туморна ДНК или РНК в кръвта или други телесни течности.
- В детската възраст се прилагат специализирани скринингови програми за откриване на синдроми на предразположение към рак още при новородени.
Значение и предимства
- Генетичният скрининг позволява идентифициране на хора с висок риск, които могат да се възползват от персонализирани профилактични и диагностични програми.
- Чрез т.нар. „каскаден скрининг“ се изследват и роднините на пациенти с установени мутации, което значително увеличава ефективността на откриване на носители в популацията.
- Скринингът подпомага вземането на информирани решения за профилактика, ранна диагностика и лечение, което може да намали заболеваемостта и смъртността от рак.
Ограничения и предизвикателства
- Не всички носители на генетични мутации ще развият рак, затова резултатите изискват внимателна интерпретация и консултация със специалист.
- Въвеждането на популационен скрининг поставя въпроси за финансова ефективност, етични аспекти и необходимост от подходяща информираност и подкрепа за пациентите.
Заключение
Генетичният скрининг на онкологичните заболявания е съвременен и ефективен инструмент за ранно откриване на хора с повишен риск, което позволява по-добра профилактика, ранна диагностика и персонализирано лечение на рака.