Скрининг за карцином на простатата
Простатната жлеза се намира в интимна анатомична близост с останалите органи в малкия таз – уретра, семепровод, пикочен мехур, ректум, както и нервите, отговарящи за ерекцията, еякулацията, континенцията на тазовите резервоари.
Напредъка на миниинвазивната урологична хирургия направи възможно радикалното оперативно лечение на простатата без разрез, при случаите хванати навреме.
Закъснялото лечение може да доведе до огромен дискомфорт, инвалидизация и рязък спад на качеството на живот. Може да метастазира директно в костите.
Основно изследване за скрининг е ежегодното кръвно изследване на PSA (Простатно-специфичен антиген) , при мъже над 55 години.
Пациентите с фамилна анамнеза за баща, брат или дядо с простатен карцином имат повишен генетичен риск и трябва да започнат профилактиката по-рано, след 40.
PSA е белтък, който се произвежда както в здравите, така и в болните клетки на простатата.
Повечето здрави мъже имат нива на PSA под 4 ng/mL. При поява на заболяване, нивата на PSA най-често се покачват. Рядко се наблюдава развитие на рак на простатата при нива на PSA под 4 ng/mL.
Мъже с нива на PSA между 4 и 10 ng/mL, навлизат в рискувата група за развитие на карцином. Статистически, 1 от 4 мъже с PSA над 4 ng/mL заболява.
При нива на PSA над 10 ng/mL, от рак заболяват 50%.
Нивото на PSA може да се повиши и без заболяване: При напредване на възрастта, увеличена простата (BPH), простатит, еякулация, каране на колело, някои урологични процедури, някои лекарства и стероиди.
Нивото на PSA може да се понижи от някои лекарства и хранителни добавки за увеличена простата.
Тази вариабилност налага, резултата да бъде разтълкуван от лекар-уролог, който ще проведе клиничен и ехографски преглед, за да потвърди или отхвърли диагноза.
Основното физикално изследване на простатата е ректалното туширане. Освен заболявания на жлезата, метода може да открие и повечето тумори на ануса и дисталния ректум.
Симптоми:
- затруднено или болезнено уриниране
- кръв в урината или семенната течност
- необяснима загуба на тегло
- необясними фебрилитети
- болки в костите
Изследването на PSA е евтино. Може да бъде назначено от ОПЛ или лекар-уролог. Извършва се във всяка лаборатория.









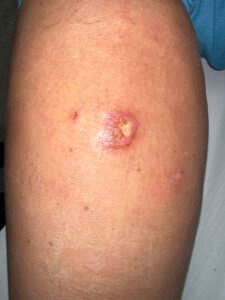
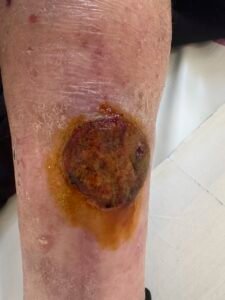
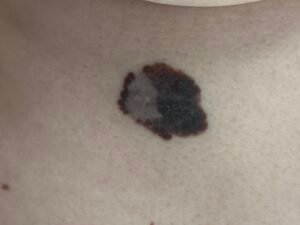 Малигненият меланом произхожда от меланоцитите на кожата и по тази причина най-често има характерно синкаво-черно оцветяване. Срещат се и атипични форми на меланома, при които характерното оцветяване не е налично. Най-често се среща при пациенти със светла кожа и разраства в зоните на невуси (бенки), родилни петна и други доброкачествени образувания. Възможно е да се развие и изолирано, без предходно наличие на преканцерози в областта. Основно значение за лечението имат ранното откриване, правилната онкохирургична техника и патологоанатомична диагноза. През последните години новите таргетни терапии показаха изключителни резултати дори и при наличие на далечни метастази.
Малигненият меланом произхожда от меланоцитите на кожата и по тази причина най-често има характерно синкаво-черно оцветяване. Срещат се и атипични форми на меланома, при които характерното оцветяване не е налично. Най-често се среща при пациенти със светла кожа и разраства в зоните на невуси (бенки), родилни петна и други доброкачествени образувания. Възможно е да се развие и изолирано, без предходно наличие на преканцерози в областта. Основно значение за лечението имат ранното откриване, правилната онкохирургична техника и патологоанатомична диагноза. През последните години новите таргетни терапии показаха изключителни резултати дори и при наличие на далечни метастази.
